朱蔚骏医生的科普号
- 精选 如何区分和治疗“三叉神经痛”与“舌咽神经痛
“三叉神经痛”与“舌咽神经痛”均为脑神经疾病。 三叉神经痛(TN)是临床最常见的脑神经疾病,以面部三叉神经分布区(如:鼻背部、上眼睑、前额部、面颊上下颌、上下唇、上下齿龈、舌部等)反复发作性、阵发性、剧烈性疼痛为主要表现,多数为单侧面部发病。被描述为“人类所经受的最剧烈的疼痛”,俗称“天下第一痛”。 舌咽神经痛(GPN)是以一侧扁桃体、舌根、咽、耳道深部、下颌后部的短暂、剧烈的阵发性疼痛,可向外耳道、耳前、耳后、耳廓或患侧面部放射。两者在疼痛发作的性质、持续时间相似, 有资料显示舌咽神经痛患者11.5%伴有 三 叉 神 经 痛,0.3%~0.5%的三叉神经痛伴有舌咽神经痛,故临床中很容易漏诊或误诊。如果手术前未能做出准确诊断或出现漏诊而施行手术治疗,就会影响手术疗效或者无效,所以临床医师必须做好正确诊断,尤其是神经外科医生。 确切的诊断与鉴别诊断主要依靠详细的病史询问,仔细的读片,另外可以通过咽部丁卡因喷涂试验。原发性“三叉神经痛”与“舌咽神经痛”的初起阶段均可选用药物治疗,且能取得一定的临床疗效,但随着病情的进展,药物常逐渐失去效果。当药物治疗无效、疗效减退或出现患者无法耐受的药物副作用而导致治疗失败时,可以尽早考虑外科手术治疗。近年来显微血管外科的发展,国内外诸多学者亦证实微血管减压术的有效性,从而证实血管压迫是原发性“三叉神经痛”与“舌咽神经痛”的重要原因之一。在显微镜下应用现代显微神经外科技术行”微血管减压术(MVD)”成为目前唯一能够根治同时又保留神经功能的安全、有效方法(目前唯一针对病因治疗的非毁损性手术),是目前疗效最佳、缓解持续时间最长的方法。随着现代微创外科的发展,MVD手术已成为首选方法。由于患者多为中老年患者,手术并无年龄限制。老年患者只要身体一般状况好,年龄大小则不是问题。
朱蔚骏 副主任医师 南通市第四人民医院 神经外科982人已读 - 精选 是吃药呢还是手术呢,癫痫不同的治疗方法,如何去选择?
1. 药物治疗:首先我们当然还是选择药物治疗。第一种单药治疗后有47%的患者能达到无发作。但是如果这个药物控制不住,换一种药物,这个时候可以使另外13%的患者没有发作,继续换用第三种单药治疗时则仅有1%的患者达到无发作,仅有3%的患者使用多种药物能达到无发作。剩下的将近30%多的患者,再用其他的药物,一般能够控制的希望就非常小了。 2. 手术治疗:如果一个癫痫病人,用了两种药,或者两种药单用也好,合用也好,用了以后还是不能满意地控制,如果这两种药选择是正确的,剂量、疗程、方法都是恰当的,还是控制不住的话,这个时候我们就要考虑他是一个药物难治性的癫痫。需要考虑外科治疗。 另外,我要强调的就是病变相关性癫痫。我们在药物治疗的同时我们要进行相关的检查,如果影像学发现异常,即脑部有结构性病变且与癫痫发作有关的,应尽早手术(勿需满足药物难治性癫痫)。可适当优先考虑进行手术治疗。 手术分为根治性和姑息性。 根治性手术(去除病灶):目的是完全无癫痫发作,这是最理想、最有效的方法。 癫痫病灶切除术需要满足以下相关条件: 1.有明确引起癫痫发作的“致痫灶”。 2.不会引起严重的功能障碍。 3.有可能使患者癫痫发作完全停止。 4.家属及患者充分理解与接受。 姑息性手术(阻断癫痫传导通路,神经调控):有很多患者不适合或不能进行切除性手术(无法确定致痫灶、多病灶、病灶位于功能区或病情复杂、切除效果不佳),且手术存在一定的手术风险及并发症,或患方对开颅手术有畏惧,使切除性手术受到一定的限制。这类患者可以通过姑息性手术治疗,如迷走神经刺激术(VNS)减少或控制发作。 当然,具体选择哪种治疗方法,需要专科医生对患者进行系列检查、病情评估后综合患者的具体情况决定。癫痫是可以治好的,但前提是在正规医院接受规范化治疗。70%~80%患者的发作是可以控制的,其中 60%~70%的病人经 2~5 年的治疗可以停药。30%患者属于药物难治性癫痫,需手术治疗。手术治疗的有效率也能达到70%,甚至更高。
朱蔚骏 副主任医师 南通市第四人民医院 神经外科1027人已读 - 精选 “三叉神经痛”与“牙痛”
三叉神经痛是临床最常见的脑神经疾病,以三叉神经分布区反复发作性、阵发性、剧烈性疼痛为主要表现,严重影响患者生活质量、工作以及社会交往能力。三叉神经的分支也支配牙齿及牙龈的感觉。一些患者在三叉神经痛发作前会有面部、下颌或牙齿的不适或者中等程度疼痛等前驱症状,这些前驱状可能在真正三叉神经痛发作前一段时间出现。在这段时间,甚至在三叉神经痛发作期间,患者通常会去看牙科医生。从众多症状相似的牙痛患者中鉴别出个别的三叉神经痛患者,对于牙科医生来说并不是一件容易的事。很多患者或牙科医生认为是牙齿的原因导致他们面部、牙龈、下颌部剧烈疼痛,所以许多三叉神经痛患者有过拔牙史,做过牙根管治疗。相关数据显示:在被确诊之前,平均每位患者有9.2颗牙齿被拔除,50%的患者曾接受过牙科的过度治疗,100%的受访者认为拔除牙齿后没有获得持久的疼痛缓解,反而44%的患者疼痛更加恶化。这种想象并不让人意外,所有这些治疗都是不幸的。 局部牙病引起的牙痛(牙隐裂、龋齿、牙髓炎、神经炎、脓肿、牙周炎、干槽症等)其实与“三叉神经痛”在一定程度上还是可以区别的: ①发作时间:“牙痛”白天和晚上都会疼痛,甚至晚上更厉害。“三叉神经痛”通常白天明显,晚上可以得到缓解(严重者可昼夜发作)。 ②持续时间:“牙痛”一般呈持续性。“三叉神经痛”通常呈阵发性发作,间歇期完全正常。 ③疼痛性质:“牙痛”呈钝痛。“三叉神经痛”呈电击样、针刺样、刀割样或撕裂样剧烈疼痛。 ④扳机点:“三叉神经痛”有扳机点,即口腔内或面部存在某个敏感区或一个点,轻触即可诱发疼痛。“牙痛”牙齿对冷、热过敏,接触冷、热食物可诱发剧痛。常无扳机点。 ⑤对止痛药的反应:“牙痛”患者服用止痛药物可以缓解。“三叉神经痛”患者服用止痛药物无效。 ⑥体征特点:“牙痛”往往存在齿龈及颊部红肿、张口受限、牙龈有叩击痛,摄片有时可发现牙齿病变。 而“三叉神经痛”往往不存在上述体征特点。对于三叉神经痛患者而言,诊断正确是使其有信心取得满意治疗效果的第一步。无论是药物治疗还是手术治疗,准确诊断能使患者充满信心地接受治疗。绝大多数初发的三叉神经痛患者,药物治疗均有一定效果,但药物可以缓解症状却无法彻底治愈三叉神经痛。大多数患者在长期服药后疼痛控制效果会逐渐下降,少部分患者会发生难以忍受的不良反应或各种原因不适宜再服药。一旦药物治疗失败,不论是由于药物治疗无效或复发,亦或是因为不良反应不能耐受,均应及时考虑选择外科手术治疗。在显微镜下应用现代显微神经外科技术行”三叉神经微血管减压术(MVD)”成为目前唯一能够根治三叉神经痛同时又保留神经功能的有效方法(目前唯一针对病因治疗的非毁损性手术),有效率高。随着现代微创外科的发展,MVD手术已成为典型三叉神经痛治疗的首选方法。
朱蔚骏 副主任医师 南通市第四人民医院 神经外科2091人已读 - 精选 什么是癫痫的“迷走神经刺激术(VNS)”治疗
迷走神经刺激术(vagus nerve stimulation,VNS)是通过外科微创手术将电极放置在左侧颈部内的迷走神经上,并将脉冲刺激器埋在胸前皮下。通过脉冲刺激器发出的电脉冲刺激左侧迷走神经,引起迷走神经兴奋、产生动作电位,并上传到脑干、大脑,调节大脑内电信号发放来改善癫痫症状。1997年7月VNS作为治疗癫痫的辅助手段通过了美国FDA认证。 VNS装置由一个脉冲发生器和植人电极组成。一般在全麻下安放VNS装置,选择左侧迷走神经手术。左侧乳突和锁骨的中间位置,中线旁开3-4cm,切口约2.5cm长,暴露颈动脉鞘,分离左侧迷走神经,将电极末端分为3个螺旋形的线圈绕在颈动脉鞘内迷走神经上。左侧锁骨下胸部切口或腋窝切口3-4cm,制作脉冲发生器囊袋以植入脉冲发生器。将导线另一端从颈部切口沿皮下穿到胸部切口与脉冲发生器相连。 术后2至4周,VNS装置可以通过电脑和遥控器激活。另外,患者自感有发作前先兆或有频繁癫痫发作时,可以由患者或家属启用外部磁铁,从而抑制癫痫发作、降低发作的严重性或缩短发作持续时间。 该手术是迷走神经刺激术适用于:多灶性癫痫;致痫灶难以明确定位;致痫灶位于功能区无法切除者;切除手术效果较差者;切除手术后复发的成人和儿童的药物难治性患者;患方对开颅手术有畏惧,不愿意做切除手术的。总而言之,常规手术无法有效控制的癫痫患者。 迷走神经刺激术与开颅癫痫手术相比,属于微创手术,无需开颅,手术简易,相对安全,副作用小,具备长期疗效,使用时间越长,疗效越好,越早使用,疗效越好。对于癫痫患者来说无疑是值得尝试的一种好方法。
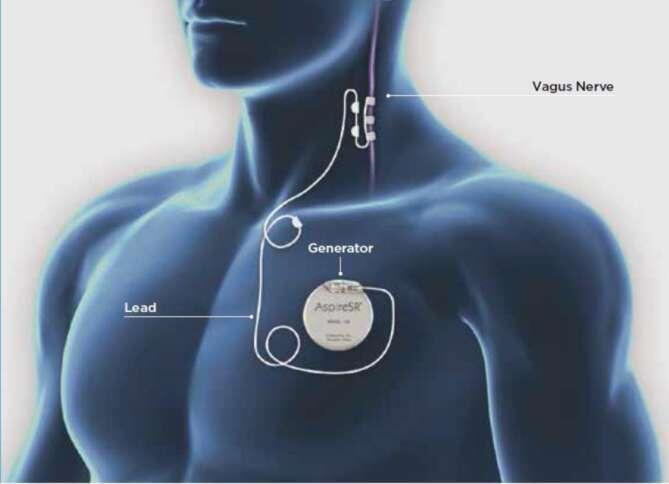 朱蔚骏 副主任医师 南通市第四人民医院 神经外科3414人已读
朱蔚骏 副主任医师 南通市第四人民医院 神经外科3414人已读 - 精选 癫痫的迷走神经刺激术治疗
迷走神经刺激术,癫痫患者的另一种选择 癫痫是一种常见、严重的脑部疾病,致残率高、病程长、临床反复发作,严重威胁着患者的身心健康。但是癫痫给患者带来的痛苦和不幸,很多是可以避免的,早期诊断和正规治疗,3/4的癫痫患者完全能和正常人一样生活、学习、工作。 70%~80%的新发患者经抗癫痫药物治疗后完全缓解,但仍有部分未达满意疗效,这部分患者属于药物难治性癫痫。我国有600万左右是活动性癫痫,400万未得到合理、正规的治疗。 药物难治性癫痫又称顽固性癫痫,是应用正确选择且能耐受的两种抗癫痫药物(单药或联合用药),仍未能达到持续无发作。 难治性癫痫患者手术治疗是最好的方法。早期手术治疗药物难治性癫痫可使发作完全停止或使病情缓解,避免出现不可逆的神经精神功能障碍,明显提高患者生活质量。 目前的观点认为,癫痫手术已经很成熟,用药物进行规范治疗失败后,对于适合手术的患者而言,越早期进行手术治疗,手术效果就越好。癫痫手术只要病灶定位精确,疗效是肯定的,且复发率低,并发症也非常少。 癫痫手术有开颅病灶切除术、神经调控手术。癫痫病灶切除术需要满足以下相关条件:1.有明确引起癫痫发作的“致痫灶”。2.不会引起严重的功能障碍。3.有可能使患者癫痫发作完全停止。 有很多患者不适合或不能手术(无法确定致痫灶、多病灶、病灶位于功能区或病情复杂、切除效果不佳),且手术存在一定的手术风险及并发症,或患方对开颅手术有畏惧,使该手术受到一定的限制。这类患者可以通过迷走神经刺激术(VNS)减少或控制发作。 迷走神经刺激术通过外科微创手术将电极放置在左侧颈部内的迷走神经上,并将脉冲刺激器埋在胸前皮下。通过脉冲刺激器发出的电脉冲刺激左侧迷走神经,引起迷走神经兴奋、产生动作电位,并上传到脑干、大脑,调节大脑内电信号发放来改善癫痫症状。 该手术是迷走神经刺激术适用于:多灶性癫痫;致痫灶难以明确定位的难治性癫痫;致痫灶位于功能区无法切除者;切除手术效果较差者。总而言之,常规手术无法有效控制的癫痫患者。 迷走神经刺激术属于癫痫微创治疗,具有以下优势: 1. 不需要开颅。 2. 近50%患者发作次数减少50%以上。 3. 10%~15%的患者发作次数减少90%以上或发作完全停止。 4. 约80%的患者,其癫痫可获得某种程度的改善。 5. 患者生活质量获得改善。 6. 患者的情绪认知、注意力、词语表达等在治疗后均有提高。 7. 治疗效果长期维持,而癫痫控制的效果随调控时间延长而增加。 8. 可减少抗癫痫药物的用药量。 9. 患者可以通过体外磁铁遥控自我控制终止或减轻严重发作。 10. 与抗癫痫药物之间无相互作用。 11. 耐受性好,易于被患者接受。 迷走神经刺激术与开颅癫痫手术相比,手术简易,相对安全,副作用小,具备长期疗效。对于癫痫患者来说无疑是值得尝试的一种好方法。 “癫痫外科”门诊时间:每周二、四上午 预约、咨询电话:0513-85306166(朱主任)
朱蔚骏 副主任医师 南通市第四人民医院 神经外科1466人已读 - 医学科普 老年人得了“三叉神经痛”怎么办
三叉神经痛是临床最常见的脑神经疾病,是面部三叉神经分布区内短暂的、反复发作的阵发性剧痛,疼痛呈刀割样、闪电样、针刺样等剧烈疼痛,所以又被描述为“人类所经受的最剧烈的疼痛”,俗称“天下第一痛”。患者因恐惧疼痛不敢洗脸、刷牙、进食,导致面部、口腔卫生差,面色憔悴、情绪低落。一旦罹患此病,患者常坐卧不宁、寝食难安、痛不欲生,情绪低落,严重影响了患者身心健康,影响了患者的生活质量、工作和社交。根据WHO最新调查数据显示,人群患病率在不断上升,且多发生于成年及老年人,70%~80%病例发生于40岁以上,发病年龄最常见于60~80岁,随着年龄增大,发病率有增高趋势。对于老年人罹患三叉神经痛后,通常首选药物治疗,服药后疼痛可呈一定程度的缓解,但无法彻底治愈三叉神经痛,三叉神经痛的自然恢复几乎是不可能的,当药物治疗无效、疗效减退或出现患者无法耐受的药物副作用而导致治疗失败时,就要尽早考虑外科手术治疗。目前“微血管减压术(MVD)”已成为原发性三叉神经痛的首选外科治疗方法,该方法是目前唯一能够根治三叉神经痛同时又保留神经功能的有效方法(目前唯一针对病因治疗的非毁损性手术),有效率高,安全性高,并发症发生率低,是所有治疗方法中效果最为肯定的。对于老年人,尤其是70岁以上的患者是否适合手术治疗成为了患者及其家属的顾虑。其实,因为老年人生理性脑萎缩和脑池扩大,到达手术区域变得更加容易;其次,随着现代麻醉技术、显微手术技术、显微手术设备的发展,手术的风险显著降低,所以,对于手术年龄,并没有严格限制,年龄本身已不是手术的禁忌症,许多外科医生推荐高龄患者行MVD。所以,老年患者只要身体一般状况良好,心肺功能无明显异常,经过术前评估能耐受全身麻醉,年龄大小则不是问题。
朱蔚骏 副主任医师 南通市第四人民医院 神经外科20人已读 - 医学科普 三叉神经痛能自愈吗
三叉神经痛是临床最常见的脑神经疾病,以面部三叉神经分布区短暂的、反复发作性、阵发性、剧烈疼痛为主要表现,多数为单侧面部发病、少数为双侧面部发病,因疼痛剧烈,又是反复发作,所以严重影响患者生活质量、工作以及社会交往能力。常被被描述为“人类所经受的最剧烈的疼痛”,号称“天下第一痛”。药物治疗适合治疗初发的原发性三叉神经痛患者,卡马西平为治疗首选药物。药物可以缓解症状但无法彻底治愈三叉神经痛。随着时间延长,药物疗效会减弱,此时我们就要考虑手术治疗。由于患者对手术治疗的恐惧或不正确、不科学的认识,即使在药物治疗无效、疗效变差、出现不良反应后,他们对手术治疗还是持犹豫态度,甚至寄希望于随着病程的延长、年龄的增长,疾病会逐渐自愈。其实,三叉神经痛的自我缓解或自我痊愈的可能性不大,因为任何疾病的治愈的前提条件是病因治疗,原发性三叉神经痛的病因目前认为是异常血管对三叉神经的压迫,只有将责任血管与三叉神经分离后才能达到治愈的目的,而药物只能是对症治疗,不能彻底治愈,只要病因不除,三叉神经痛的自愈几乎是不可能了。因此,即使药物治疗均有一定效果,服药前或同时也应进行必要的影像学检查,发现病因,尽早针对性的治疗。微血管减压术是唯一针对病因治疗的非毁损性手术,是唯一能够根治三叉神经痛同时保留神经功能的有效的、首先治疗方法。
朱蔚骏 副主任医师 南通市第四人民医院 神经外科29人已读 - 医学科普 “三叉神经痛”术后复发怎么办
原发性三叉神经痛是临床最常见的颅神经疾病,因疼痛剧烈,而药物治疗效果差、副作用大,又不能根治疾病,给患者带来了极大痛苦、对其生活造成了极大影响。随着对疾病的科学认识,神经外科显微手术技术及仪器、设备的不断发展,手术治疗成为了患者治愈疾病的安全、可靠、有效的手段。原发性三叉神经痛外科手术方式有多种,包括微血管减压手术(MVD)、射频热凝术、Meckel’s囊球囊压迫术、伽马刀放射治疗。其中微血管减压术是目前唯一针对病因治疗、能够根治三叉神经痛同时又保留神经功能的非毁损性的有效方法,已成为首选方法。虽然手术治疗取得了巨大进步与发展,但临床仍有一定的复发率。有统计表明,MVD的五年复发率最低,在3%~5%。射频热凝、球囊压迫复发率相似,五年复发率在20%~30%。复发后如何选择治疗方案,首先我们要了解治疗后复发的可能原因。对于射频热凝术、Meckel’s囊球囊压迫术、伽马刀放射治疗,因为是非针对病因的、毁损性治疗方法,复发的原因可能是部分被毁损的、阻断的神经,经过一段时间后再生长,疼痛又会再次出现。如出现复发,只要躯体情况允许,建议二次手术行“微血管减压术”。对于“微血管减压术”后复发,考虑可能的原因有:①出现新的责任血管压迫三叉神经。②初次发病的责任血管非单根,首次手术中存在遗漏。③隔离三叉神经、责任血管的垫片脱落或移位,责任血管复位:因为放置的涤纶片过小或放置不当,随着术后小脑复位、脑脊液流动及患者体位变化,垫片出现滑脱、移位从而造成责任血管重新对神经产生压迫。④垫片过大,发生黏连、硬化后形成对三叉神经的新压迫。⑤责任血管对三叉神经根的血管搏动性冲击可能也是三叉神经痛发生的重要原因,而不仅仅是直接压迫所致。虽然手术后将神经、血管、脑干直接隔离,但血管搏动性冲击仍可导致三叉神经痛。⑥术后蛛网膜黏连增厚甚至形成束带,产生束带效应,导致神经受牵拉、扭曲、成角,甚至压迫。⑦患者疾病原因为脱髓鞘病变、炎症。对于“微血管减压术”后复发的患者,建议仍首选“微血管减压术”,术中充分松解蛛网膜,全程解剖三叉神经,不遗漏任何可疑的责任血管,手术操作手法轻柔,可靠而充分的隔离,尽量使垫片及责任血管远离神经,最大程度的降低术后复发。如二次手术中未发现明确的责任血管,无明显黏连导致的束带效应,则考虑为三叉神经脱髓鞘病变、炎症引起的,则建议行三叉神经感觉根部分切断术。
朱蔚骏 副主任医师 南通市第四人民医院 神经外科134人已读 - 医学科普 如何区别三叉神经痛与“牙痛”
 朱蔚骏 副主任医师 南通市第四人民医院 神经外科183人已观看
朱蔚骏 副主任医师 南通市第四人民医院 神经外科183人已观看 - 医学科普 教你如何鉴别三叉神经痛和牙痛
 朱蔚骏 副主任医师 南通市第四人民医院 神经外科194人已观看
朱蔚骏 副主任医师 南通市第四人民医院 神经外科194人已观看





